Cette déformation progressive du gros orteil, que beaucoup connaissent sous le nom d’« oignon du pied », touche près d’une personne sur cinq en Europe selon une méta-analyse internationale publiée sur PubMed en 2023. Mais toutes les situations ne nécessitent pas une intervention chirurgicale. Entre les douleurs qui s’installent, les difficultés à se chausser et la crainte d’une opération, comment déterminer le bon moment pour franchir le cap ? Les critères médicaux objectifs existent : angles de déviation mesurés sur radiographie, échec documenté des traitements conservateurs, limitation fonctionnelle du quotidien. L’objectif de ce guide est de vous fournir les repères concrets pour évaluer votre propre situation et prendre une décision éclairée.
L’hallux valgus représente une pathologie particulièrement fréquente dans les pays développés. Les données épidémiologiques récentes montrent une prévalence mondiale de 19 % dans la population générale, avec des variations importantes selon l’âge et le genre : 23,74 % chez les femmes contre 11,43 % chez les hommes. La progression de cette déformation s’accélère après 60 ans, touchant alors près d’une personne sur quatre.
Face à cette réalité, la question chirurgicale se pose différemment selon chaque patient. L’intervention ne constitue jamais une urgence ni une nécessité esthétique, mais répond à des critères fonctionnels précis. L’évaluation radiologique objective la sévérité de la déformation par la mesure d’angles spécifiques, tandis que l’examen clinique documente l’impact réel sur votre quotidien. Comprendre ces critères décisionnels permet d’anticiper votre parcours de soins et d’aborder sereinement la consultation spécialisée.
Ce contenu est fourni à titre informatif et ne constitue pas un avis médical. Consultez un professionnel de santé qualifié pour toute décision concernant votre santé.
Avant d’entrer dans les détails, voici les cinq points décisifs à retenir pour votre réflexion.
Les 5 points décisifs avant de consulter un chirurgien :
- La chirurgie devient nécessaire quand la douleur persiste malgré six à douze mois de traitement conservateur bien conduit
- Un angle de déviation supérieur à 30-40 degrés et une limitation fonctionnelle quotidienne constituent des critères objectifs d’indication chirurgicale
- La technique mini-invasive percutanée réduit le temps de cicatrisation des incisions à une à deux semaines et permet une marche immédiate avec chaussure adaptée
- Le gonflement post-opératoire se résorbe progressivement : 80 % en deux mois, résultat définitif à six ou neuf mois
- Seul un chirurgien orthopédiste spécialisé peut poser l’indication après bilan clinique et radiologique complet
Hallux valgus : reconnaître les différents stades de déformation
L’hallux valgus désigne la déviation progressive du gros orteil vers les autres orteils, accompagnée d’une saillie osseuse sur le bord interne du pied. Cette « bosse » visible, souvent douloureuse au frottement des chaussures, correspond à une déformation du premier métatarsien. L’articulation métatarso-phalangienne se désaxe progressivement, créant un conflit mécanique permanent.
Pour objectiver la sévérité de cette déformation, les chirurgiens s’appuient sur des mesures radiologiques précises. Selon une méta-analyse vivante de 2024 publiée dans les Archives of Orthopaedic and Trauma Surgery, la classification de référence distingue trois stades selon l’angle de déviation du gros orteil (HVA) : léger lorsque cet angle reste inférieur à 20 degrés, modéré entre 20 et 40 degrés, sévère au-delà de 40 degrés. Ces seuils chiffrés permettent de situer précisément votre cas sur une échelle objective et d’anticiper l’évolution probable de la pathologie.
Les symptômes évoluent parallèlement à la déformation osseuse. Au stade léger, la gêne reste souvent minime : une rougeur occasionnelle, un conflit discret avec certaines chaussures étroites. Au stade modéré, les douleurs inflammatoires deviennent plus fréquentes, la bursite (inflammation de la bourse séreuse) peut s’installer de manière récurrente. Au stade sévère, la déformation visible s’accompagne généralement de douleurs permanentes, d’une limitation fonctionnelle majeure et parfois d’une arthrose débutante de l’articulation métatarso-phalangienne.
Classification des stades d’hallux valgus (mesure radiologique) :
Stade léger : angle HVA inférieur à 20 degrés — Stade modéré : angle HVA entre 20 et 40 degrés — Stade sévère : angle HVA supérieur à 40 degrés. Ces mesures sont réalisées sur une radiographie en charge (debout) et constituent le critère objectif de référence pour évaluer la progression de la déformation.
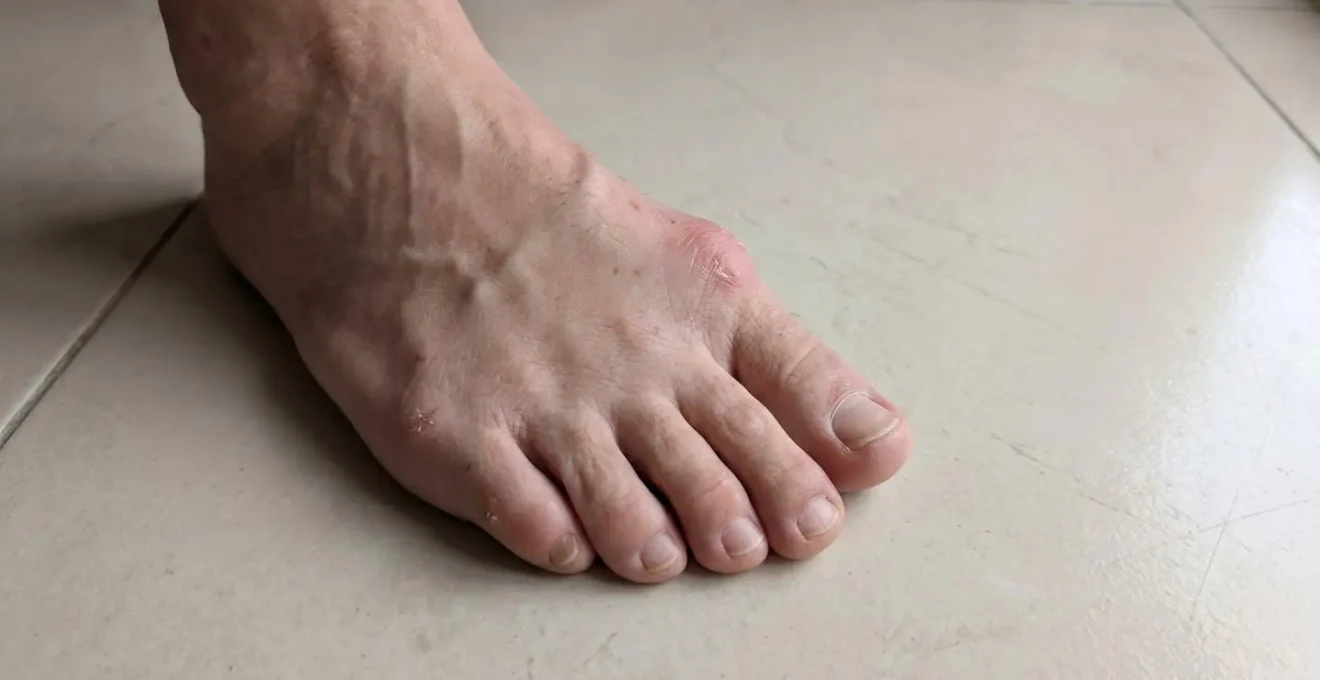
Les signaux d’alerte qui orientent vers une solution chirurgicale
Contrairement aux idées reçues, l’indication chirurgicale ne se pose jamais pour des raisons purement esthétiques. Comme l’Assurance Maladie le précise concernant les indications opératoires, la chirurgie n’intervient que si la douleur ne peut être calmée par aucune autre méthode, si le pied perd sa fonctionnalité et si vous êtes gêné au quotidien dans toutes vos activités. Cette définition stricte écarte d’emblée les demandes d’intervention fondées uniquement sur l’apparence du pied.
Face à ces critères, l’opération d’hallux valgus mini invasive représente une alternative moderne lorsque les traitements conservateurs n’ont pas permis de retrouver un confort suffisant après six à douze mois d’utilisation régulière. Les données cliniques montrent que la persistance de douleurs inflammatoires au repos, malgré le port d’orthèses plantaires sur-mesure et l’adaptation du chaussant, constitue un signal d’alerte majeur. De même, une limitation fonctionnelle objective (impossibilité de marcher plus de quinze à vingt minutes sans douleur vive, obligation de porter exclusivement des chaussures très larges ou des baskets même en contexte professionnel) traduit une perte de qualité de vie incompatible avec un traitement conservateur prolongé.
Sur le plan radiologique, un angle de déviation supérieur à 30-40 degrés associé à des symptômes invalidants renforce l’indication chirurgicale. Mais attention : l’angle seul ne suffit pas. L’évaluation globale croise donc plusieurs dimensions : intensité et fréquence des douleurs, impact fonctionnel quotidien, échec documenté du traitement conservateur, et bien sûr l’angle de déviation mesuré sur radiographie en charge.
- Si vos douleurs au niveau de l’oignon persistent même au repos (sans marche) :
Consultation chirurgicale recommandée rapidement.
- Si vous avez porté des orthèses plantaires sur-mesure pendant au moins six mois sans amélioration durable :
Critère d’échec conservateur rempli. Une consultation spécialisée s’impose.
- Si la déformation limite votre activité professionnelle ou quotidienne :
Critère de limitation fonctionnelle rempli justifiant une évaluation chirurgicale.
- Si votre médecin a mesuré un angle de déviation HV supérieur à 30 degrés sur radiographie :
Stade modéré à sévère confirmé nécessitant un avis chirurgical spécialisé.
Recommandation : Si vous répondez positivement à au moins deux critères parmi ces quatre, une consultation avec un chirurgien orthopédiste spécialisé en chirurgie du pied est recommandée.
Profil type en consultation : Une patiente de 58 ans, enseignante, souffrait d’un hallux valgus modéré depuis cinq ans. Malgré le port quotidien d’orthèses plantaires sur-mesure pendant dix-huit mois, ses douleurs restaient intenses lors de la marche prolongée, l’obligeant à porter exclusivement des baskets même en contexte professionnel. L’évaluation radiologique a mesuré un angle de déviation de 35 degrés. Face à cet échec documenté du traitement conservateur et à la limitation fonctionnelle quotidienne, l’orientation vers une chirurgie mini-invasive a été posée comme solution adaptée à son profil.
Traitements non-chirurgicaux : jusqu’où peuvent-ils soulager ?
Avant d’envisager toute intervention, le parcours de soins classique impose une phase de traitement conservateur bien conduite. Les orthèses plantaires sur-mesure, réalisées après un bilan podologique complet, visent à répartir les appuis et à limiter la progression de la déviation. Leur efficacité reste cependant variable : elles soulagent efficacement les stades légers (angle inférieur à 20 degrés) en diminuant les douleurs inflammatoires et le conflit chaussant, mais elles ne corrigent jamais la déformation osseuse déjà installée.
L’adaptation du chaussant constitue un autre pilier du traitement conservateur. Porter des chaussures à bout large, éviter les talons hauts et privilégier des matériaux souples réduisent mécaniquement les frottements sur l’oignon. La kinésithérapie, centrée sur des étirements spécifiques et le renforcement musculaire du pied, peut stabiliser la déformation chez certains patients. Les anti-inflammatoires non stéroïdiens, utilisés ponctuellement lors des poussées douloureuses, traitent le symptôme mais ne modifient pas l’évolution naturelle de la pathologie.
Les limites objectives de ces approches apparaissent généralement après six à douze mois d’utilisation régulière. Si la douleur persiste malgré le port quotidien d’orthèses sur-mesure, si l’inflammation de la bourse séreuse revient systématiquement, si l’angle de déviation continue de progresser malgré tous les ajustements, alors le traitement conservateur a atteint son seuil d’efficacité. Dans ces situations, prolonger indéfiniment les mêmes mesures expose à une aggravation progressive de la déformation et à l’installation d’une arthrose métatarso-phalangienne.
Le tableau ci-dessous compare les deux approches selon cinq critères décisionnels majeurs. Chaque ligne vous permet d’évaluer objectivement les bénéfices et contraintes de chaque option pour votre situation personnelle.
| Critère | Traitement conservateur | Chirurgie mini-invasive |
|---|---|---|
| Efficacité selon stade | Efficace si stade léger (angle <20°) pour soulager symptômes. N'inverse jamais la déformation osseuse. | Corrige définitivement la déformation osseuse. Efficace tous stades (privilégié si angle >30°). |
| Délai résultat | Soulagement progressif en trois à six mois si orthèses adaptées. | Résultat définitif à six ou neuf mois (résorption complète œdème). |
| Réversibilité | 100 % réversible (arrêt orthèses possible à tout moment). | Irréversible (ostéotomie osseuse définitive). |
| Impact quotidien | Port orthèses quotidien contraignant. Adaptation permanente du chaussant nécessaire. | Convalescence deux à trois mois, puis retour vie normale sans contrainte de chaussant. |
Limites des orthèses plantaires : les orthèses plantaires ne corrigent jamais la déformation osseuse de l’hallux valgus, elles soulagent uniquement les symptômes. Une fois le stade modéré à sévère atteint (angle supérieur à 30 degrés), leur efficacité devient limitée et la chirurgie devient souvent la seule option pour inverser durablement la déviation du gros orteil.
Chirurgie mini-invasive : une technique qui change la donne en 2026
La technique percutanée, qui s’est largement imposée ces dernières années, repose sur des incisions de quelques millimètres seulement, réalisées sous contrôle radiologique permanent (amplificateur de brillance). Le chirurgien introduit des instruments spécifiques pour raboter la saillie osseuse de l’oignon, puis réalise une ostéotomie correctrice du premier métatarsien : une section osseuse précise permet de redresser l’axe du gros orteil et de corriger l’angle de déviation. Cette correction anatomique se fait sans ouvrir l’articulation, contrairement à la chirurgie ouverte classique qui nécessitait une large incision.
L’intervention se déroule généralement en ambulatoire (entrée et sortie le jour même), sous anesthésie loco-régionale des quatre nerfs du pied. Les avantages par rapport à la chirurgie ouverte classique sont tangibles : cicatrisation de l’incision en 1-2 semaines (contre quatre à six semaines pour les larges cicatrices de la chirurgie ouverte classique), œdème post-opératoire mieux toléré, et surtout possibilité de poser le pied immédiatement après l’intervention à l’aide d’une chaussure post-opératoire spécifique qui protège l’avant-pied. Cette marche immédiate évite les complications liées à l’immobilisation prolongée et favorise une récupération fonctionnelle plus rapide.
Les suites opératoires nécessitent cependant de la patience. Le gonflement du pied diminue progressivement : environ 80 % de l’œdème se résorbe dans les deux premiers mois, mais le résultat définitif ne se stabilise qu’entre six et neuf mois selon les cas. Pendant cette période, le port de la chaussure post-opératoire reste obligatoire durant quatre à six semaines, suivi d’un retour progressif au chaussant normal. La reprise du travail dépend de l’activité professionnelle : deux à trois semaines pour un métier sédentaire, quatre à six semaines pour une activité nécessitant la station debout prolongée. Concernant la gestion de l’œdème résiduel, utilité des manchons de compression est parfois évoquée dans certaines pathologies orthopédiques pour favoriser le retour veineux, bien que leur application spécifique à l’hallux valgus reste marginale par rapport aux mesures classiques (surélévation du pied, glaçage).
Avant (chirurgie ouverte classique) : incision de 6 à 8 centimètres, cicatrisation 4 à 6 semaines, immobilisation plâtrée fréquente, reprise appui différée.
Après (chirurgie mini-invasive percutanée) : incisions de quelques millimètres, cicatrisation 1 à 2 semaines, marche immédiate avec chaussure adaptée, cicatrices quasi invisibles.
Vos interrogations sur le passage à l’acte chirurgical
Quel est le délai d’attente pour une consultation avec un chirurgien orthopédiste du pied ?
Les délais varient selon les régions et les praticiens. En moyenne, comptez quatre à huit semaines pour une première consultation spécialisée en France (2026). Si vos douleurs deviennent invalidantes, signalez l’urgence au secrétariat médical. Pour aller plus loin dans votre démarche, découvrez dans quels cas précis une consultation d’un chirurgien du pied à Nice est recommandée.
Peut-on opérer les deux pieds en même temps ?
La chirurgie bilatérale simultanée est techniquement possible mais rarement recommandée, car elle complique significativement la convalescence (impossibilité d’alterner l’appui entre les deux pieds). La plupart des chirurgiens préconisent d’opérer un pied, puis d’attendre trois à six mois avant d’intervenir sur le second.
Combien de temps avant de reprendre le travail après l’opération ?
Pour un travail sédentaire (bureau), l’arrêt est généralement de deux à trois semaines. Pour un métier nécessitant la station debout prolongée ou la marche intensive, comptez quatre à six semaines. Discutez précisément de votre situation professionnelle avec votre chirurgien lors de la consultation préopératoire.
Quel est le taux de succès de la chirurgie mini-invasive ?
Les études récentes rapportent des taux de satisfaction patients supérieurs à 85-90 % après chirurgie percutanée bien conduite. Les critères de succès incluent la disparition ou la nette diminution des douleurs, la correction durable de la déformation, et la reprise d’activités normales sans limitation de chaussant.
Existe-t-il un risque de récidive après l’opération ?
Le risque de réapparition de la déformation existe mais reste limité (généralement inférieur à 10 % à cinq ans selon les études) si l’opération est bien conduite et suivie des recommandations post-opératoires. Les facteurs protecteurs incluent le port de chaussures adaptées, la rééducation podologique si prescrite, et la surveillance régulière. Certains patients ressentent une douleur sous le pied après opération d’hallux valgus, phénomène généralement transitoire lié à la réadaptation de l’appui.
Dans quels cas la chirurgie est-elle déconseillée ?
Certaines situations contre-indiquent ou reportent l’intervention : artérite sévère du membre inférieur (risque majeur de troubles de la cicatrisation), diabète très mal équilibré, infection active du pied, attentes irréalistes du patient (visée purement esthétique), absence d’échec documenté du traitement conservateur. Le tabagisme actif constitue une contre-indication relative : un arrêt complet six semaines avant et après l’intervention est fortement recommandé.
- Faites réaliser une radiographie en charge de vos deux pieds pour mesurer précisément les angles de déviation
- Documentez l’échec du traitement conservateur : notez la durée de port des orthèses et l’évolution de la douleur sur six à douze mois
- Évaluez objectivement votre limitation fonctionnelle quotidienne (distance de marche maximale sans douleur, impact professionnel)
- Prenez rendez-vous avec votre médecin traitant pour discuter de l’orientation vers un chirurgien orthopédiste spécialisé
- Préparez vos questions pour la consultation : technique envisagée, durée d’arrêt de travail adaptée à votre métier, taux de complications
La décision chirurgicale ne se prend jamais dans l’urgence. Elle résulte d’un bilan complet croisant plusieurs critères objectifs (mesure radiologique, échec conservateur documenté, limitation fonctionnelle) et une discussion approfondie avec un chirurgien spécialisé. Si vous avez identifié au moins deux des signaux d’alerte décrits dans ce guide, une consultation devient pertinente pour évaluer précisément votre situation.
Limites de ce contenu :
- Chaque cas d’hallux valgus nécessite un diagnostic médical personnalisé par un chirurgien orthopédiste spécialisé en chirurgie du pied et de la cheville
- Les critères décisionnels mentionnés sont indicatifs et ne remplacent pas une consultation avec examens cliniques et radiologiques complets
- Les délais de convalescence et taux de succès peuvent varier selon l’âge, le stade de déformation et les comorbidités du patient
Risques explicites :
- Risque de complications chirurgicales (infection, algodystrophie, récidive) variant de 5 à 15 % selon les études
- Risque d’opération prématurée si réalisée avant échec documenté des traitements conservateurs menés pendant au moins six mois
- Risque de déformation irréversible et d’arthrose métatarso-phalangienne si intervention trop tardive
Organisme à consulter : Chirurgien orthopédiste spécialisé en chirurgie du pied et de la cheville (consultation sur orientation du médecin traitant dans le cadre du parcours de soins coordonné).